« Qu’est-ce donc que le temps ? Si personne ne me le demande, je le sais ; mais si on me le demande et que je veuille l’expliquer, je ne le sais plus. » La perplexité de saint Augustin face au problème du temps est souvent citée pour illustrer l’Everest philosophique que représente cette question. Alors imaginez la tête que l’auteur des Confessions aurait faite si on lui avait proposé de définir le temps médical, lui qui suait déjà à grosses gouttes quand on lui parlait du temps tout court ! Car il faut bien se rendre à l’évidence : si la nécessité de « redonner du temps médical » aux médecins fait consensus, le contenu exact de cette notion peut, lui, faire l’objet de débats infinis.
Commençons par le plus simple. Une première approche, volontairement caricaturale, considère que le temps médical est le temps passé par le médecin face à son patient. « Quand je dis qu’il faut libérer du temps médical, je parle du temps de soin, précise le Dr Franck Devulder, président de la Confédération des syndicats médicaux français (CSMF). Il faut tout simplement que le médecin ait du temps pour soigner ses patients. » Mais le patron du principal syndicat de libéraux ajoute tout de suite que le temps professionnel des médecins est loin de se limiter au temps de soin, et qu’il faut lui ajouter « toute la partie qui concerne la gestion de leur entreprise médicale », ainsi que la partie qui concerne la formation, ou encore « l’organisation de l’écosystème : réunions avec les ARS, les CPTS [Communautés professionnelles territoriales de santé, NDLR], etc. » Bref, il n’y aurait donc pas un temps médical, mais des temps médicaux.
Le temps de travail des médecins est-il le temps médical ?
Face à cette interrogation, Franck Devulder affiche ouvertement son credo : il faut simplifier autant que possible tout ce qui n’est pas du temps de soin, afin de maximiser le temps passé sur ce que le patron de la CSMF estime être le cœur du métier : le soin. Le vrai temps médical serait donc celui que les docteurs passent stéthoscope au cou et blouse sur le dos. Et l’accélération généralisée que subit le secteur de la santé (voir encadré) semble lui donner raison : puisque le temps est une denrée de plus en plus rare, autant employer celui des médecins à ce qu’eux seuls savent faire.
Mais est-ce aussi simple ? D’autres experts ont une approche plus holistique, qui valorise chacun des éléments qui compose le temps de travail des médecins. « Pour nous, le temps médical est la somme du temps clinique et non clinique, car pour prendre en charge n’importe quel patient, il y a aussi besoin d’un travail d’analyse, sur dossier ou sur article, par exemple », explique Monique Abad, experte à l’Agence nationale d’appui à la performance (ANAP), qui sait de quoi elle parle : elle a copiloté en 2020 l’élaboration d’un guide sur l’évaluation du temps médical1 issu d’un travail collectif au long cours auprès d’une vingtaine d’équipes hospitalières.
Une question de culture professionnelle
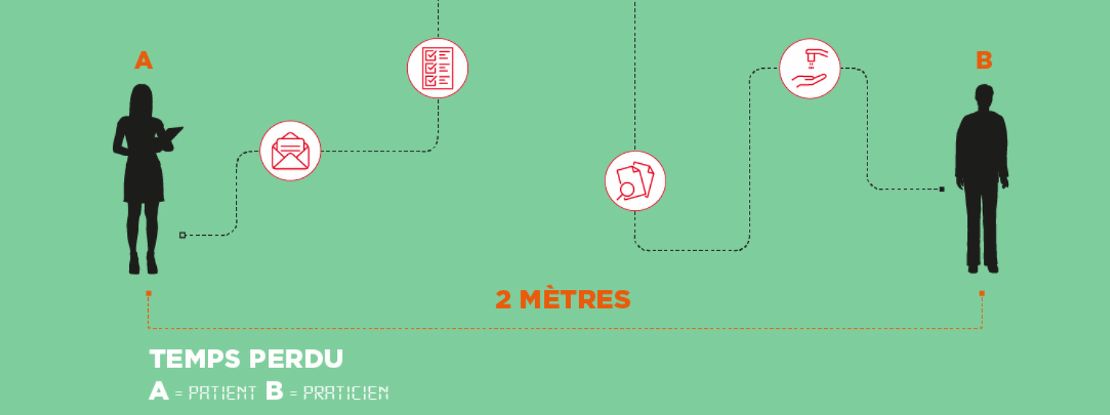
Mais Monique Abad le reconnaît : cette idée d’une égale valeur du temps clinique et non clinique est loin d’être majoritaire dans la profession médicale. En forçant à peine le trait, on peut dire que bien des praticiens considèrent le temps passé à plus de 2 mètres d’un patient comme du temps perdu. « C’est en partie lié à la formation des médecins, qui est très centrée sur l’activité de soin, sur l’apprentissage médical, et très peu sur les aspects d’organisation », remarque Frédéric Kletz, enseignant-chercheur à Mines Paris-PSL et spécialiste du management hospitalier. Un constat partagé par Monique Abad. « On apprend au médecin à s’inscrire dans un dialogue bilatéral avec son patient, le collectif ne vient qu’après, constate-t-elle. Cela se voit bien chez certaines équipes qui sont organisées sous forme d’empilement d’agendas individuels au détriment de l’organisation d’ensemble. »
Frédéric Kletz ajoute que le système de financement n’aide pas vraiment les médecins à accorder une valeur importante à leur activité non clinique. « À l’hôpital, par exemple, on est dans un espace où l’activité est valorisée notamment via la T2A [Tarification à l’activité, NDLR], remarque-t-il. Or parfois, ils passent énormément de temps à des activités de coordination, par exemple, qui sont essentielles pour les patients, mais qui ne sont pas valorisées. Ils ont donc l’impression que ces activités sont transparentes. » En plus d’être perçu comme dépourvu de valeur économique, le temps non clinique est par ailleurs souvent vu comme inintéressant : les médecins ont en effet tendance à diagnostiquer une forte prévalence de la réunionite chez les non-médecins. « Si vous êtes dans un projet de CPTS, vous allez passer beaucoup de temps en réunion avec l’ARS, avertit Franck Devulder. Les réunions auront lieu de préférence le jeudi à 14 h, et il n’y en aura pas qu’une. »
Jusqu’où médicaliser le temps ?
Et pourtant, la profession gagnerait à porter un autre regard sur le temps non clinique. « Bien sûr, compte tenu de la rareté de la ressource médicale, l’enjeu est de recentrer les médecins sur leur activité médicale, et d’évacuer les activités périphériques, qui pour certains prennent beaucoup de place, concède Frédéric Kletz. Je comprends cette logique, mais il faut se demander jusqu’où on peut aller. » L’enseignant estime en effet que le temps souvent considéré comme inutile ne l’est pas toujours : c’est par exemple souvent au détour des longues minutes passées à régler des questions administratives avec un patient qu’un médecin va recueillir des informations importantes pour sa prise en charge.
En poussant le curseur trop loin, ne risque-t-on pas, par ailleurs, de réduire le rôle des médecins à celui de simple exécutant, qu’ils réprouvent le plus souvent ? Il existe en effet une certaine tension entre la volonté unanime de recentrer le temps médical sur le temps soignant d’une part, et d’autre part l’aspiration largement partagée au sein de la profession à participer davantage à l’organisation de l’environnement de travail. « Il se trouve qu’à Mines Paris-PSL, nous accompagnons des médecins dans la formation au management hospitalier, sourit Frédéric Kletz. Je sais bien qu’ils ne veulent pas seulement passer un moment sympa avec nous : ils veulent plus de repères pour peser sur les décisions. » Or pour peser sur les décisions, il faut bien, de temps en temps, sortir le nez de son cabinet ou de son bloc opératoire, et se poser sur une chaise dans une salle de réunion.
Vers un équilibre temporel
Cette volonté soulignée par Frédéric Kletz de peser sur les décisions est bien le signe que les choses ne sont pas figées, et qu’il est possible d’envisager l’avenir du temps médical de manière plus équilibrée que par le passé. C’est en tout cas ce que Monique Abad a constaté lors du travail avec les équipes qui a conduit à l’élaboration du guide sur l’évaluation du temps médical mentionné plus haut. « Au cours de ce travail, les équipes ont décrit minutieusement leurs activités, ont dû argumenter leur contenu, et ce travail d’objectivation a permis à beaucoup de se rendre compte de la valeur des réunions institutionnelles, de la démarche qualité, qui sont du temps de travail, qui consomment des demi-journées entières, mais qu’elles n’avaient pas l’habitude de valoriser, se souvient-elle. Cela leur a donc en quelque sorte donné bonne conscience de constater qu’il y avait des temps hors soins qui étaient nécessaires. »
https://www.whatsupdoc-lemag.fr/article/petit-tour-du-monde-du-temps-de-travail-medical
Il est par ailleurs possible de gérer au mieux le temps non clinique, pour en tirer la quintessence. Tel est du moins le constat fait par Delphine Demaison, cofondatrice du cabinet de coaching Catalyse, destiné aux professionnels de santé. Celle-ci a notamment eu la possibilité d’accompagner le groupe de cabinets de soins primaires Ipso Santé, et en a retiré quelques conclusions intéressantes. « Ils sont organisés de manière à mutualiser le temps non clinique, et donc à le réduire, mais ils font en sorte que ce temps soit utile, concentré sur le projet médical, explique-t-elle. On passe donc d’un temps administratif, peu intéressant, à un temps de projet que les médecins valorisent beaucoup. » La preuve que le médecin n’est pas forcément l’esclave du temps, et qu’il peut devenir le maître des horloges.
Tout s’accélèreIl y a quelques années déjà, dans Soigner (l’)humain, livre collectif dirigé par Claire Georges-Tarragano paru en 2015, le Pr Jacques Barrier et ses coauteurs notaient dans le chapitre consacré au temps que « l’impact temporel du soin, tel une boîte de Pandore, semble être à la fois une problématique majeure (compte épargne temps, 35 heures, délais d’attente, délais de passage aux urgences, durée moyenne de séjour, etc.) et la planche de salut de nombreux problèmes organisationnels (chirurgie ambulatoire, récupération rapide après chirurgie, etc. » Ils s’alarmaient de l’accélération irrépressible du temps du soin. « Il est devenu courant d’entendre de la part des soignants qu’ils n’ont "plus le temps" minimal nécessaire pour répondre à la multiplicité des charges », écrivaient-ils, relevant que cette vitesse imposée « se heurte à une réalité incontournable : l’humain est complexe et le soin prend donc du temps ». Un constat qui, bien que vieux de 7 ans, entre en résonnance avec l’avis émis à l’automne dernier par le Conseil consultatif national d’éthique (CCNE) sur le système de santé. « Le temps des soignants croise de moins en moins celui des malades, écrivaient les sages éthiciens dans leur rapport. Le temps technique prend le dessus sur le temps de l’écoute de la souffrance, de l’information de la personne malade pour l’aider à comprendre, consentir ou refuser, sur le temps relationnel et sur le temps réflexif, qui interroge le sens des soins et des traitements possibles. » Autant de facteurs, avertissaient-ils, qui peuvent générer une « souffrance éthique », et qui alimentent donc la crise de sens que connaît aujourd’hui l’ensemble du système de santé. |
Source:
1 Mieux évaluer les besoins en temps médical, ANAP, mai 2020














