
© Midjourney X What's up Doc
Saviez-vous que près d’une plante sur dix dans le monde était utilisée à des fins médicinales ? Certaines ont même donné naissance à des médicaments que nous connaissons tous : l’aspirine, dérivé du saule (Salix alba L.), ou la morphine, isolée du pavot à opium (Papaver somniferum L.).
Au fil des siècles, les remèdes traditionnels, consignés dans des textes comme ceux de la médecine traditionnelle chinoise ou ayurvédique, ou transmis oralement, ont permis de soulager une multitude de maux. Ainsi, en Chine, les tiges de l’éphédra (Ephedra sinica Stapf), contenant de l’éphédrine (un puissant décongestionnant), étaient employées contre le rhume, la toux et l’asthme il y a déjà 5 000 ans. En Europe, les feuilles de digitale (Digitalis purpurea L.), d’où est extraite la digoxine (un cardiotonique), servaient dès le Moyen Âge à traiter les œdèmes.
En Amérique du Sud, l’écorce du quinquina (Cinchona pubescens Vahl.), contenant de la quinine (antipaludique), étaient utilisées par des communautés indigènes pour combattre les fièvres. En Inde, les racines de rauvolfia (Rauvolfia serpentina (L.) Benth. ex Kurz) contenant de la réserpine (antihypertenseur), furent même employées par Mahatma Gandhi pour traiter son hypertension.
Aujourd’hui encore, les plantes médicinales restent très utilisées, notamment dans les régions où l’accès aux médicaments conventionnels est limité. Mais une question demeure : sont-elles toutes réellement efficaces ? Leur action va-t-elle au-delà d’un simple effet placebo ? Et peuvent-elles être dangereuses ?
C’est à ces interrogations que répond l’ethnopharmacologie : une science à la croisée de l’ethnobotanique et de la pharmacologie. Elle vise à étudier les remèdes traditionnels pour en comprendre leurs effets, valider leur usage et prévenir les risques. Elle contribue aussi à préserver et valoriser les savoirs médicinaux issus des cultures du monde.
Un patrimoine mondial… encore peu étudié
Ces études sont d’autant plus cruciales que les plantes occupent encore une place centrale dans la vie quotidienne de nombreuses sociétés. En Afrique subsaharienne, environ 60 % de la population a recours à la médecine traditionnelle. En Asie, ce chiffre avoisine les 50 %. Et en Europe, 35 % de la population française déclare avoir utilisé des plantes médicinales ou d’autres types de médecines non conventionnelles dans les douze derniers mois – l’un des taux les plus élevés du continent !
Cette spécificité française s’explique par un faisceau de facteurs : une culture de résistance à l’autorité (face à la rigidité bureaucratique ou au monopole médical), un héritage rural (valorisation des « simples » de nos campagnes et méfiance envers une médecine jugée trop technologique), mais aussi une ouverture au religieux, au spirituel et au « paranormal » (pèlerinages de Lourdes, magnétisme, voyance…).
Ces chiffres ne reflètent pourtant pas toute la richesse de la phytothérapie française (la phytothérapie correspondant littéralement à l’usage thérapeutique des plantes). Dans les territoires d’outre-mer, les savoirs traditionnels sont particulièrement vivants.
Que ce soit en Nouvelle-Calédonie, où se côtoient traditions kanak, polynésienne, wallisienne, chinoise et vietnamienne, ou en Guyane française, avec les médecines créole, amérindienne, hmong ou noir-marron. Au total, les 13 territoires ultramarins apportent une richesse indéniable à la pharmacopée française. Preuve en est : 75 plantes ultramarines utilisées en Guadeloupe, en Guyane française, à la Martinique et à La Réunion ont récemment été intégrées à la pharmacopée nationale, un document officiel recensant les matières premières autorisées pour la fabrication des médicaments. Parmi elles, le gros thym (Coleus amboinicus Lour.) dont les feuilles sont utilisées pour traiter les rhumatismes, les fièvres ou encore l’asthme dans ces quatre territoires.

Ingrédients et remèdes polynésiens pour prévenir le he’a (un trouble associant désordres génito-urinaires et cutanés). François Chassagne, Fourni par l'auteur
Mais cela reste l’arbre qui cache la forêt : sur les quelques 610 plantes inscrites à la pharmacopée française, seules quelques-unes proviennent des territoires ultramarins, alors même que les Antilles, la Guyane française et la Nouvelle-Calédonie comptent chacune environ 600 espèces médicinales recensées par la recherche. Plus largement encore, à l’échelle mondiale, seules 16 % des 28 187 plantes médicinales connues figurent aujourd’hui dans une pharmacopée officielle ou un ouvrage réglementaire. Autrement dit, l’immense majorité de ce patrimoine reste à explorer, comprendre et valoriser.
Étudier, valider, protéger
Dans les pharmacopées officielles, chaque plante fait l’objet d’une monographie : un document scientifique qui rassemble son identité botanique, ses composés bioactifs connus, ses données pharmacologiques et toxicologiques ainsi que les usages traditionnels et établis scientifiquement (indications thérapeutiques, posologies, modes d’administration, précautions d’emploi). En somme, une monographie joue à la fois le rôle de carte d’identité et de notice d’emploi de la plante. Validée par des comités d’experts, elle constitue une référence solide pour les professionnels de santé comme pour les autorités sanitaires.
Lorsqu’une plante n’est pas intégrée dans une pharmacopée, son usage reste donc empirique : on peut l’utiliser depuis des siècles, mais sans données claires sur son efficacité, la sécurité ou les risques d’interactions avec d’autres traitements.
Pour avancer vers la création de monographies et mieux intégrer ces plantes aux systèmes de santé, plusieurs outils sont à notre disposition :
- des enquêtes ethnobotaniques, pour recenser les savoirs traditionnels et décrire les remèdes utilisés ;
- des tests pharmacologiques, pour comprendre l’effet biologique des plantes et le lien avec leur usage (ex. : une plante utilisée contre les furoncles peut être testée contre le staphylocoque doré) ;
- des analyses toxicologiques, pour évaluer l’innocuité des plantes, sur cellules humaines ou organismes vivants ;
- des analyses phytochimiques, pour identifier les molécules actives, grâce à des techniques comme la chromatographie ou la spectrométrie de masse.

Entretien ethnobotanique sur l’île de Huahine (Polynésie française). François Chassagne, Fourni par l'auteur
Au sein de nos laboratoires PharmaDev à Toulouse (Haute-Garonne) et à Nouméa (Nouvelle-Calédonie), nous combinons ces approches pour mieux comprendre les plantes et les intégrer, à terme, dans les systèmes de soins. Nous étudions des pharmacopées issues de Mayotte, de Nouvelle-Calédonie, de Polynésie française, mais aussi du Bénin, du Pérou, du Cambodge ou du Vanuatu.
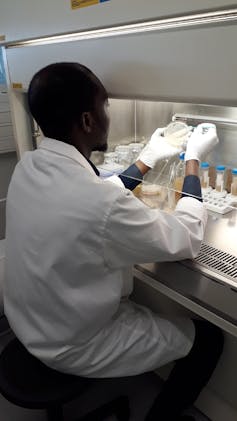
Tests antibactériens de plantes dans notre laboratoire de microbiologie à Toulouse. François Chassagne, Fourni par l'auteur
Par exemple, nous avons analysé des remèdes du Pacifique utilisés chez les enfants pour en comprendre les bénéfices thérapeutiques et les risques toxiques. En Nouvelle-Calédonie, les feuilles de niaouli (Melaleuca quinquenervia (Cav.) S.T.Blake) sont couramment utilisées contre les rhumes en automédication. Or, elles contiennent de l’eucalyptol, susceptible de provoquer des convulsions chez les enfants de moins de 36 mois. Il est donc recommandé de ne pas employer ce remède chez les enfants de cet âge et/ou ayant eu des antécédents d’épilepsie ou de convulsions fébriles et, en cas de doute, de se référer à un professionnel de santé (médecin, pharmacien…). D’ailleurs, certains médicaments à base d’huile essentielle de niaouli peuvent, en fonction du dosage, être réservés à l’adulte. C’est précisément pour cela que nous diffusons nos résultats à travers des articles scientifiques, des séminaires et des livrets de vulgarisation, afin que chacun puisse faire un usage éclairé de ces remèdes.

Deux plantes médicinales emblématiques du Pacifique. A : le niaouli (Melaleuca quinquenervia (Cav.) S.T.Blake) en Nouvelle-Calédonie, B : le tiare tahiti (Gardenia tahitensis DC.) en Polynésie française. François Chassagne, Fourni par l'auteur
Médecine traditionnelle et enjeux de développement durable
En Polynésie française, nous étudions la médecine traditionnelle à travers le développement durable. Plusieurs menaces pèsent aujourd’hui sur ces pratiques : la migration des jeunes, qui fragilise la transmission intergénérationnelle des savoirs ; le changement climatique, qui modifie la répartition des plantes ; ou encore les espèces invasives, qui concurrencent et parfois supplantent les espèces locales.
Or, ces savoirs sont essentiels pour assurer un usage sûr et efficace des plantes médicinales. Sortis de leur contexte ou mal interprétés, ils peuvent conduire à une perte d’efficacité, voire à des intoxications.
Un exemple concret est celui du faux-tabac (Heliotropium arboreum), ou tahinu en tahitien, dont les feuilles sont traditionnellement utilisées dans le traitement de la ciguatera, une intoxication alimentaire liée à la consommation de poissons, en Polynésie et ailleurs dans le Pacifique. Des études scientifiques ont confirmé son activité neuroprotectrice et identifié la molécule responsable : l’acide rosmarinique. Mais une réinterprétation erronée de ces résultats a conduit certaines personnes à utiliser l’huile essentielle de romarin. Or, malgré son nom, cette huile ne contient pas d’acide rosmarinique. Résultat : non seulement le traitement est inefficace, mais il peut même devenir toxique, car les huiles essentielles doivent être manipulées avec une grande précaution.
Cet exemple illustre un double enjeu : la nécessité de préserver les savoirs traditionnels dans leur contexte culturel et celle de les valider scientifiquement pour éviter les dérives.
En ce sens, la médecine traditionnelle est indissociable des objectifs de développement durable : elle offre une approche biologique, sociale, psychologique et spirituelle de la santé, elle permet de maintenir les savoirs intergénérationnels, de valoriser la biodiversité locale et de réduire la dépendance aux médicaments importés.
C’est dans cette perspective que notre programme de recherche s’attache à identifier les menaces, proposer des solutions, par exemple en renforçant les liens intergénérationnels ou en intégrant les connaissances sur les plantes dans le système scolaire, et à valider scientifiquement les plantes les plus utilisées.![]()
François Chassagne, Chargé de recherche en ethnopharmacologie, Institut de recherche pour le développement (IRD)
Cet article est republié à partir de The Conversation sous licence Creative Commons. Lire l’article original.
A voir aussi

 Traitement du VIH : l'Afrique du Sud désignée pour produire le très prometteur Yeztugo
Traitement du VIH : l'Afrique du Sud désignée pour produire le très prometteur Yeztugo

 Antiparasitaires vétérinaires, stéroïdes, sédatifs... Interpol saisit plus de 6 millions de médicaments illicites
Antiparasitaires vétérinaires, stéroïdes, sédatifs... Interpol saisit plus de 6 millions de médicaments illicites

 Obésité : Novo Nordisk et Eli Lilly sanctionnés par l’ANSM pour publicité illégale pour Wegovy et Mounjaro
Obésité : Novo Nordisk et Eli Lilly sanctionnés par l’ANSM pour publicité illégale pour Wegovy et Mounjaro

 Innovation, rentabilité, concurrence... La nouvelle boss de Sanofi dévoile sa stratégie
Innovation, rentabilité, concurrence... La nouvelle boss de Sanofi dévoile sa stratégie

 Sclérose en plaques : l'Europe autorise le traitement de Sanofi recalé aux États-Unis
Sclérose en plaques : l'Europe autorise le traitement de Sanofi recalé aux États-Unis

 Guerre au Moyen-Orient : les prix du paracétamol et des antihistaminiques flambent en Angleterre
Guerre au Moyen-Orient : les prix du paracétamol et des antihistaminiques flambent en Angleterre

 Les États-Unis autorisent une thérapie génique qui redonne l'audition aux enfants sourds
Les États-Unis autorisent une thérapie génique qui redonne l'audition aux enfants sourds






